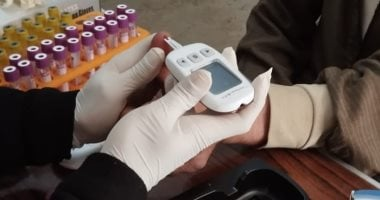
تقيّم الجهات الصحية المعنية حالة مريض السكر قبل بداهة شهر رمضان من خلال مراجعة طبية شاملة. يركّز التقييم على قياس مستوى HbA1c لتحديد مدى التحكم في المرض وخطر هبوط السكر. كما يقوم الطبيب بمراجعة مخاطر انخفاض السكر أثناء الصيام وتعديل جرعات الأدوية وتوقيتاتها، مع مناقشة احتمال تعديل جرعات الإنسولين عند الحاجة. كما يشير إلى أن بعض الفئات قد يُنصح لها بعدم الصيام مثل مرضى النوع الأول غير المنضبط أو من لديهم تاريخ متكرر من هبوط السكر الشديد أو مضاعفات متقدمة في الكلى أو القلب.
متى يصبح الإفطار ضرورة طبية
يحذر الأطباء من الاستمرار في الصيام عندما يظهر علامات خطرة، فهبوط السكر إلى مستويات منخفضة يجعل الإفطار ضرورياً لصحة المريض. تشمل العلامات انخفاض السكر إلى أقل من 70 ملجم/ديسيلتر وارتفاع السكر إلى أكثر من 300 ملجم/ديسيلتر والشعور بالدوار الشديد أو الارتباك وفقدان الوعي. كما يستدعي الجفاف الشديد والعطش المستمر وتزايد ضربات القلب والتعرّق الحاد اتخاذ قرار الإفطار، مع الإشارة إلى أن قياس السكر أثناء الصيام لا يفطر بل يساعد في الحفاظ على سلامة المريض.
المراقبة المستمرة وخطط العناية
المتابعة المنتظمة خلال ساعات الصيام تمثل خط الدفاع الأول ضد المضاعفات، فينصح بقياس السكر قبل السحور وفي منتصف النهار وقبل الإفطار وبعده بساعتين وعند الشعور بأعراض غير طبيعية. تساعد القياسات الدقيقة في اكتشاف الاضطراب مبكرًا واتخاذ القرار الصحيح في الوقت المناسب. يوضح الأطباء أن هذه المراقبة لا تفطر وإنما تعتبر أداة أساسية للحفاظ على سلامة المريض.
سحور متوازن وإفطار صحي
يلعب السحور دورًا حاسمًا في استقرار الجلوكوز خلال ساعات الصيام الطويلة، لذا يوصى باختيارات بطيئة الامتصاص وغنية بالعناصر الغذائية مثل الحبوب الكاملة والبقوليات مع مصادر البروتين والدهون الصحية والخضراوات. كما يفضل تجنب الحبوب السكرية والخبز الأبيض والأطعمة المالحة، مع شرب كمية كافية من الماء للوقاية من الجفاف. ويُساعد توزيع السعرات بين السحور والإفطار وتجنب الإفراط في أي وجبة على منع ارتفاع السكر ثم هبوطه فجأة.
عند إفطار رمضان، ينصح بكسر الصيام تدريجيًا عبر تمر مع الماء أولاً وتجنب الإفراط، ثم الانتظار قليلاً وتناول الوجبة الرئيسية بتدريج. يجب أن تحتوي وجبة الإفطار على بروتينات خفيفة كالدجاج أو السمك، وخضراوات وفيرة، وكربوهيدرات معقدة بحصة معتدلة، مع الابتعاد عن القلي والسكريات والمشروبات المحلاة. كما يفضل شرب الماء وتجنب المشروبات الغازية قدر الإمكان وتوزيع الكميات وفق الحاجة الصحية للمريض.
تعديل الجرعات والأنسولين
تغير نمط الطعام خلال الصيام يستلزم غالباً تعديل جرعات أدوية السكر وتوقيت استخدامها. حيث قد تزيد بعض الأدوية من مخاطر الانخفاض أثناء الصيام وتحتاج جرعة الأنسولين إلى تعديل في التوقيت أو خفض في الكمية. ويؤكد الأطباء ضرورة أن يتم أي تعديل تحت إشراف الطبيب المعالج. وإذا كانت هناك أي شكوك بشأن الأدوية، على المريض أن يستشير الطبيب فوراً قبل إجراء أي تغييرات ذات صلة.
التعامل مع الجفاف والنشاط البدني
يُعد الجفاف من أبرز المخاطر خلال ساعات الصيام، لذلك ينصح بشرب 8 إلى 10 أكواب من الماء بين الإفطار والسحور وتجنب المشروبات المحتوية على الكافيين ومراقبة لون البول كمؤشر على الترطيب. كما يجب الانتباه إلى أعراض مثل الصداع والإرهاق والدوار، وتجنب التمارين الشاقة خلال ساعات النهار مع الاعتماد على نشاط معتدل مثل المشي بعد الإفطار. يمكن أن يكون أداء صلاة التراويح نشاطاً بدنياً متوسطاً يساعد في تحسين الدورة الدموية مع تجنب الإجهاد المفرط.